


随着年龄增长,人体血管弹性下降,压力感受器敏感性降低,心脏代偿功能也相应减弱。部分中老年人蹲下后突然站起,会出现眼冒金星、无法站稳的情况,严重者甚至还会晕倒,这往往是体位性低血压所致。

一、什么是体位性低血压?
体位性低血压,也称直立性低血压,是从卧位到直立位时血压明显下降的常见心血管症状,由多种神经或非神经疾病引起或促发。常见临床表现包括站立时头晕、视力模糊、乏力、认知障碍,部分患者还可出现颈肩部不适,严重者甚至发生晕厥或心绞痛。据统计,体位性低血压发病率随年龄增长而升高,中年人患病率仅5%,≥60 岁人群中约为10%,≥65岁人群中患病率高达16%-30%。我国社区中老年人群调查提示患病率为10.6%,老年卧位高血压患者中其发生率高达37.32%。
二、体位性低血压的诊断标准是什么?
在体位改变(如站立或直立倾斜试验)3 min内出现持续收缩压下降≥20 mmHg(1 mmHg=0.133 kPa)或舒张压下降≥10mmHg,可伴或不伴头昏、乏力、视物模糊、面色苍白甚至晕厥等器官灌注不足的临床表现。
三、体位性低血压的常见病因和危险因素
体位性低血压的病因复杂,常见包括:
1. 神经系统疾病:如帕金森病、糖尿病周围神经病变、多系统萎缩等;
2. 脱水:如发热、腹泻、饮水不足或使用利尿剂导致的短时间大量脱水;
3. 心脏疾病:如心脏瓣膜病、心律失常、心包填塞等;
4. 内分泌疾病:如糖尿病、甲状腺功能减退等;
5. 药物因素:包括降压药、利尿药、抗抑郁药、抗帕金森药以及部分精麻类的止痛药等;
此外,高龄、长期卧床、高温环境、饮酒等也是常见诱因。

四、体位性低血压的防治策略
1. 药物评估与调整:在医生指导下全面评估当前用药,尽可能减少或替换可能导致低血压的药物。
2. 饮水管理:保证足量饮水,日饮水量2L,天气炎热且心功能允许时可增加到3L。快速饮水(5min内饮500ml)可在30min内使收缩压升高30mmHg,用于需要快速起效的情况。
3. 盐摄入管理:保证盐的摄入,无心力衰竭、水肿及高血压的患者,每日可摄入6 - 10g盐。
4. 饮食管理:推荐低升糖指数饮食并少食多餐,约60%的患者在高碳水化合物饮食后2h内会出现餐后低血压。
5. 睡眠姿势管理:推荐头高位睡眠(头高于脚15-20cm,或头与床面呈10°-30°),有助于改善夜尿增多、卧位高血压和清晨血压下降,建议日间尽量避免平卧。
6. 环境管理:避免长时间暴露于过热环境(如淋浴或桑拿),因为皮肤血管扩张会加重直立性低血压。
7. 科学运动:推荐肢体反压力动作(增加下肢肌肉收缩力的动作,促进下肢血液回流),可用于预防直立不耐受症状,适合运动功能尚好者。
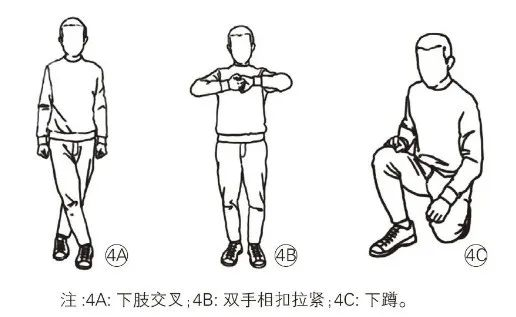
体位性低血压可防可治,通过提高认识、早期筛查和综合管理,可显著减少其带来的风险。中老年群体应定期监测自身血压变化,出现相关症状时及时就医,实现早诊断、早干预,安享幸福晚年。
参考资料:《2024直立性低血压:诊断与处理 | 中国多学科专家共识》
文字:陈君辉 廖玮洛
图片来源:网络
编辑:连莉娟
初审:李永坚
审核:邓远云
地址:广东省广州市从化温泉镇温泉东路130号 联系电话:020-87830688(总机) 传真:020-87838223
版权所有:广东省老干部事务中心 主备案号粤ICP备11002148号 技术支持:永拓科技

